Maladies et traitements
Qu’est-ce que le trouble dysphorique prémenstruel (TDPM) ?

Publié le
Par Anaïs Daniel
Temps de lecture estimé 6 minute(s)
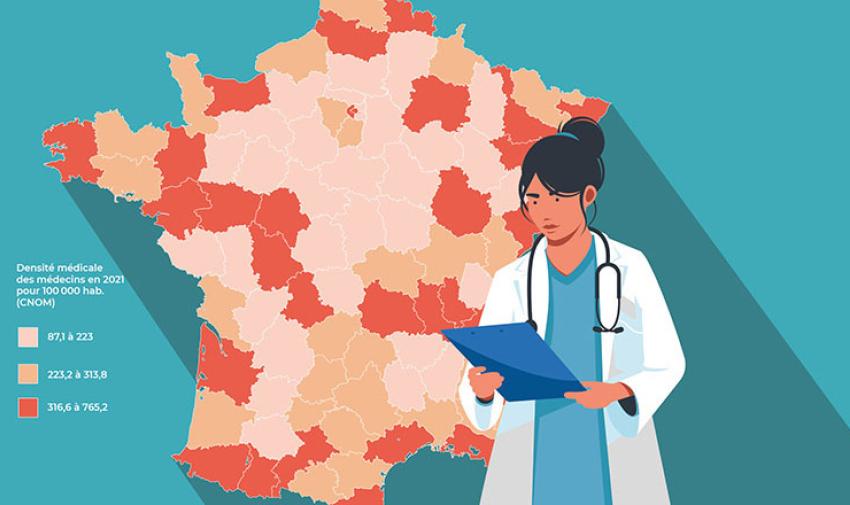
Zones rurales ou urbaines : personne n’est épargné par la pénurie médicale. Si certains territoires sont particulièrement frappés par cette désertification, la crise s’étend à l’ensemble du pays.
Le départ à la retraite actuel des praticiens explique en partie la pénurie médicale. Le baby-boom associé au vieillissement de la population est à l’origine d’une crise démographique. Aujourd’hui, près d’un quart des médecins généralistes ont plus de 60 ans*. Le numerus clausus des facultés de médecine (en vigueur jusqu’en 2019) a accentué cette tendance en limitant le nombre d’étudiants. Le manque de professionnels formés a ainsi abouti à des départs à la retraite sans successeurs.
Le nombre de médecins est donc insuffisant pour répondre aux besoins d’une population croissante. L’augmentation des maladies chroniques et des affections de longue durée (pathologies graves) amplifie les demandes de soins**. Même si les villes n’échappent pas à ce problème, les zones rurales sont plus spécifiquement touchées. Les médecins recherchent aujourd’hui davantage d’équilibre entre vie personnelle et vie professionnelle. Cette tendance les amène à délaisser des régions jugées moins attractives, ce qui crée une inégalité territoriale. Face à des constats de plus en plus alarmants, de nouveaux modèles de santé sont explorés, au plan national, mais aussi à l’échelle locale.
Afin de compenser ce manque de médecins, les praticiens se font de plus en plus épauler. Le Dr Marie-Laure Salviato est médecin généraliste, psychiatre et présidente d’une communauté professionnelle territoriale de santé (CPTS) dans l’Essonne.
Le binôme qu’elle forme avec une infirmière de santé publique lui est très bénéfique : « Elle fait les bilans de mémoire des personnes âgées, ce qui permet d’avoir une prise en charge anticipée. Comme elle est aussi infirmière en pratique avancée (IPA), elle fait des visites à domicile, donc cela permet de maintenir un dispositif avec les patients isolés. » Les IPA ont des missions étendues et sont à même de réaliser des actes de prévention et de dépistage (suivi des patients atteints de maladies chroniques telles que le diabète et éducation thérapeutique).
Les pharmaciens sont aussi impliqués dans ce partage des tâches. En Bretagne, l’Agence Régionale de Santé (ARS) ainsi que des pharmaciens et des médecins libéraux mènent une expérimentation depuis un an. Une cinquantaine d’officines sont amenées à prendre en charge les patients pour 13 symptômes spécifiques, dont les maux de ventre, les rhinites ou encore les brûlures. Les pharmaciens orientent le patient, soit en lui fournissant un médicament, soit en l’amenant à consulter un médecin. Il ne s’agit pas de remplacer les généralistes, mais de valoriser le conseil pharmaceutique pour les « petits maux ». Avant d’être étendue à l’ensemble du territoire, l’expérimentation doit d’abord faire ses preuves dans la région.
Les outils numériques assistent également les professionnels de santé dans leur pratique. La télémédecine (des consultations à distance via internet) présente un intérêt préventif. Elle est utile pour renouveler des ordonnances, par exemple en podologie ou en kinésithérapie. La télémédecine atteint ses limites lorsqu’il s’agit de traiter des symptômes aigus, mais est utile, en revanche, pour suivre à distance de nombreux patients. « Si une personne âgée qui habite loin me contacte, je vais mettre en place une téléconsultation avec l’infirmière. On va interroger le patient ensemble et lui demander de prendre sa tension », explique le Dr Thierry Charpentier, élu d’une Union régionale de professionnels de santé (URPS) de Nouvelle-Aquitaine. Cet usage du numérique limite notamment le recours aux urgences dans les cas où les patients sont isolés. Sans remplacer la consultation classique, la télémédecine offre une solution d’appoint.
Les contraintes administratives font partie des problèmes fréquemment relevés par les médecins. Le Dr Arnaud Saada est élu de l’URPS des médecins libéraux d’Île-de-France et également généraliste à Massy, un territoire déficitaire. Il déplore un « casse-tête administratif ». « Quand j’ai commencé, c’était plus simple. Mais il y a eu une dégradation énorme de l’exercice en 10 ans. Aujourd’hui, tout est dématérialisé et on perd du temps. » Entre la comptabilité et les prises de contact avec l’Assurance maladie, ces activités annexes représentent entre 15 et 20 % de son activité : du temps en moins pour les consultations.
Afin de mutualiser certaines activités administratives, de nombreux médecins privilégient désormais les structures collectives, telles que les maisons de santé.
Ces lieux de soins pluridisciplinaires accueillent souvent des généralistes, des spécialistes et des infirmières. « La souffrance des soignants est généralement liée à l’exercice de la pratique isolée. Ce vivre-ensemble nous permet de préserver notre qualité de vie.
Cela améliore aussi nos compétences et notre appréciation des situations complexes en médecine », déclare le Dr Charpentier, dont le territoire est classé en zone d’intervention prioritaire (ZIP). Les situations peuvent être discutées entre professionnels de santé pour une meilleure prise en charge des patients. « On s’organise pour prendre des soins de santé non programmés. Et je sais que si je ne suis pas là, mes patients seront suivis par quelqu’un d’autre », ajoute le Dr Salviato, qui exerce au sein d’une maison de santé.
Les communautés professionnelles territoriales de santé (CPTS) permettent également d’échanger au sujet des enjeux locaux. Ces organisations regroupent du personnel médical et paramédical désireux de simplifier le parcours de soins des patients. Elles assurent une meilleure coordination entre la médecine de ville (soins réalisés en dehors de l’hôpital) et l’hôpital dans le parcours d’un patient. « La réflexion autour de la santé est avant tout hospitalo-centrée. Or, la médecine se passe globalement à partir des lieux de vie des patients. L’émergence des CPTS est une révolution. C’est la médecine de ville qui met en place sa propre organisation », annonce le Dr Charpentier, à la tête d’une CPTS en Nouvelle-Aquitaine.
* Selon la DREES (Direction de la recherche, des études, de l’évaluation et des statistiques).
Commentaires