Maladies et traitements
Qu’est-ce que le trouble dysphorique prémenstruel (TDPM) ?

Publié le
Par Natacha Czerwinski
Temps de lecture estimé 5 minute(s)
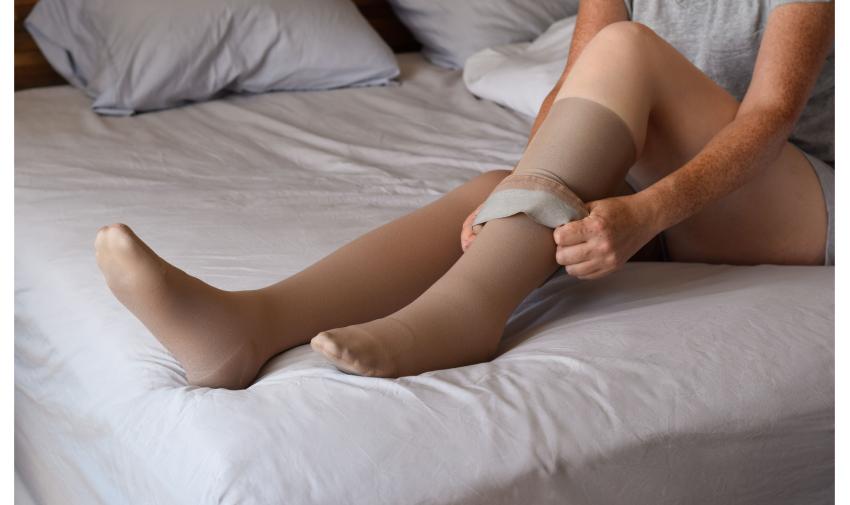
On estime qu’un Français sur trois est concerné par la maladie veineuse chronique. Cette affection touche les membres inférieurs et résulte d’une mauvaise circulation du sang dans les veines.
Le courant sanguin veineux se fait normalement des pieds vers le cœur. « Pour parler simplement, une veine est un tuyau avec une paroi et des valves, qui empêchent le sang de redescendre sous l’effet de la pesanteur, détaille le Dr Matthieu Josnin, médecin vasculaire et président de la Société Française de Phlébologie. Dans le cas d’une maladie veineuse, les parois et les valves sont altérées, le sang a du mal à remonter et il va stagner au niveau de la veine. »
Cette pathologie vasculaire, qui peut rester stable ou progresser jusqu’à entraîner de graves complications, est susceptible de survenir à tout âge.
Les origines de cette maladie sont avant tout génétiques. Mais l’environnement joue aussi un rôle. « Dans nos sociétés occidentales, nous sommes exposés à la sédentarité, au piétinement (on considère que piétiner, c’est faire moins de sept pas) et au fait de porter des vêtements moulants », souligne Matthieu Josnin.
Certaines professions nécessitant une position verticale prolongée (serveur, cuisinier, coiffeur, infirmier…) exposent davantage à l’insuffisance veineuse, tout comme celles qui obligent à rester longtemps assis (secrétaire, chauffeur routier…)
Les grossesses, surtout si elles sont nombreuses et rapprochées, sont également un facteur de risque. Les femmes sont d’ailleurs statistiquement plus touchées que les hommes par la maladie veineuse chronique. Toutefois, cette pathologie est loin d’être exclusivement féminine.
La pratique régulière et intensive de certains sports de poussée ou de percussion, comme l’haltérophilie, le rugby, la course à pied ou le tennis sur revêtement dur, peut également détériorer les valvules présentes sur la paroi veineuse.
Quant au surpoids, il n’est pas non plus idéal pour la circulation : quand les jambes subissent au quotidien une forte pression liée à une charge pondérale élevée, le retour veineux se fait moins bien.
« La maladie veineuse chronique regroupe un très large éventail de manifestations qui vont des varicosités (soit ces toutes petites veinules de couleur violette ou rouge violacé) jusqu’aux ulcères, décrit le Dr Josnin. Certaines personnes ont de petites varicosités et des symptômes ; et d’autres, à l’inverse, d’énormes varices mais sont asymptomatiques. C’est très étonnant. »
Parmi les symptômes les plus courants, sont décrits : la sensation de jambes lourdes (surtout en fin de journée), les fourmillements, les impatiences (autrement dit le besoin de bouger ses jambes, sans trouver de position confortable) les crampes nocturnes et, dans les stades plus avancés, les œdèmes (notamment des chevilles), l’eczéma et la dermite ocre*.
Quant à l’ulcère variqueux, qui provoque une plaie de la jambe, il constitue « la phase terminale de la maladie veineuse chronique », indique le médecin. « Celui-ci a des conséquences catastrophiques sur la qualité de vie des patients, car il met entre 6 mois et deux ans à cicatriser. Qui plus est, la récidive après un premier ulcère est très fréquente car la maladie a fait des dégâts et la peau est fragilisée. On déplore également tous les ans des décès, par hémorragie, à cause de varices qui s’ouvrent à la suite d’un traumatisme… Néanmoins, on peut éviter d’en arriver à ce stade si les patients sont pris en charge tôt. »
*La dermite ocre est une coloration brune de la peau qui se situe, en général, sur la partie inférieure des jambes.
Même si vous êtes issu d’une famille à risque, inutile de vous précipiter chez le médecin si vos jambes sont d’apparence normale et que vous ne ressentez aucun trouble. Par contre, si vous avez des symptômes, il est important de ne pas les prendre à la légère. « Le facteur de risque principal d’évolution des varices, c’est l’âge : plus on vieillit, plus ça s’aggrave, fait remarquer le Dr Josnin. Le mieux est donc de prendre la maladie tôt, pas forcément pour opérer mais au moins pour sensibiliser. »
La prise en charge précoce est particulièrement importante pour les femmes désirant avoir des enfants. « Il ne faut pas oublier qu’une des causes de phlébite et d’embolie pulmonaire, c’est la grossesse. Et qu’un des facteurs de risque d’embolie pulmonaire ou de phlébite, c’est la varice », rappelle le spécialiste.
Le principal examen permettant de diagnostiquer une maladie veineuse est l’écho-doppler veineux des membres inférieurs. Cette échographie, qui s’accompagne d’une étude des flux sanguins, est indolore.
La compression est le traitement de base des maladies veineuses chroniques. La contention doit toujours faire l'objet d'une prescription médicale, car elle est adaptée à chaque patient. « Les chaussettes, bas ou collants sont d’efficacité égale », assure le spécialiste.
Les médicaments veinotoniques peuvent également avoir une utilité, même s’ils ne soigneront pas les varices. « Ils sont intéressants, notamment l’été, quand on a du mal à porter des compressions veineuses ou en complément de celles-ci », précise le Dr Josnin.
Au quotidien, certaines mesures d'hygiène de vie peuvent également freiner l'évolution de la maladie, comme pratiquer une activité physique « douce » (marche, natation, cyclisme) ou dormir les jambes légèrement surélevées. Il convient aussi d’éviter l’exposition à la chaleur (bains chauds, sauna, chauffage par le sol…), le port de talons trop hauts (plus de 3-4 cm), les pantalons trop serrés ainsi que la position jambes croisées prolongée.
Pour les stades plus avancés de la maladie, une intervention chirurgicale (laser, radiofréquence) peut être pratiquée, en étant le moins invasif possible et sous anesthésie locale.
Quant au procédé qui consiste à injecter un produit sclérosant dans une varice (la sclérothérapie) il est préconisé pour : les petites varices sous cutanées inesthétiques, les récidives ainsi que les varices résiduelles après réalisation d’un laser ou d’une radiofréquence.
Activité physique

Maladies et traitements

Commentaires