Maladies et traitements
Qu’est-ce que le trouble dysphorique prémenstruel (TDPM) ?

Publié le
Par Estelle Hersaint
Temps de lecture estimé 7 minute(s)

Si les soins palliatifs font peur, ils sont néanmoins indispensables. L’Organisation mondiale de la santé (OMS) définit les soins palliatifs comme « une approche pour améliorer la qualité de vie des personnes ».
Les soins palliatifs sont régis par la loi Leonetti de 2005, qui a été revue en 2016 à travers la loi Claeys-Leonetti. La loi précise que « toute personne a droit à une fin de vie digne et apaisée ». Leur objectif n’est pas de guérir, mais de soulager les douleurs physiques, les souffrances psychologiques, sociales et spirituelles ou tout autre symptôme des patients gravement malades ou en fin de vie, et ce, quel que soit leur âge. D’après Claire Fourcade, médecin en unité de soins palliatifs et présidente de la société française d’accompagnement et de soins palliatifs (SFAP), « c’est une façon différente de soigner puisque la priorité est davantage donnée à la qualité de vie plutôt qu’à la quantité ».
Les malades en soins palliatifs ne sont pas tous des malades en fin de vie. Selon la médecin, « on peut mettre en place des soins palliatifs très tôt, parfois dès le diagnostic » ou quel que soit le stade de la maladie, pour aider à mieux la vivre et anticiper les douleurs futures. « Ils ne sont pas là pour remplacer les soins curatifs ». Mais ils viennent les compléter et éventuellement s’y substituer si les soins curatifs n’améliorent pas l’état du malade. Les équipes soignantes vont ainsi cesser les traitements curatifs pour se concentrer sur le bien-être du malade.
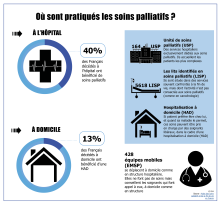
« La priorité des soignants est le soulagement physique et moral. Quoi qu’il arrive, on ne laisse pas le patient souffrir, tout est mis en en œuvre pour le soulager », explique Claire Fourcade. Pour cela, toute une équipe soignante pluridisciplinaire est mobilisée : médecins, infirmiers, kinésithérapeutes, aides-soignantes, psychologues, assistantes sociales etc.
A domicile comme en structure, la prise en charge est globale et différente selon chaque cas. Cela peut passer par la prise de médicaments si la personne souffre à une oxygénothérapie si elle peine à respirer, en passant par l’écoute et le soutien d’un psychologue si elle ne parvient pas à gérer ses angoisses et son anxiété. « On accompagne le patient dans toutes les dimensions de sa vie, toutes touchées par la maladie », rappelle-t-elle. Plusieurs médecines complémentaires sont aussi proposées (ergothérapie, sophrologie, musicologie…).
La sédation peut aussi être envisagée en cas de fortes douleurs (réfractaires ou non), comme pour soulager tous les autres symptômes (comme l’anxiété).
Elle est diverse : une sédation proportionnée, c’est à dire peu profonde et discontinue, est éventuellement proposée lors d’un soin douloureux ou la nuit pour mieux dormir.
Une sédation profonde et discontinue peut aussi être envisagée en cas d’urgence (agitation, hémorragies, difficultés respiratoires extrêmes…). Cette sédation consiste à endormir un malade pour diminuer ou faire disparaître une douleur jugée insupportable.
Dans de rares cas, une sédation profonde et continue jusqu’au décès, associée à l'arrêt des traitements peut être mis en place. Une décision lourde décidée sur proposition médicale (en cas d’obstination déraisonnable avérée) ou sur demande du patient, afin d'éviter une souffrance inutile et si son pronostic vital est engagé à court terme.
Le patient est au centre de cette prise en charge palliative, « on va écouter ses besoins, ses difficultés et en fonction de ses demandes, on va chercher des solutions », affirme Claire Fourcade. La personne demeure libre de ses choix, elle peut par exemple refuser un traitement ou des examens.
Si la volonté du patient doit être respectée, que se passe-t-il s’il n’est plus en état d’exprimer sa volonté ? La présidente de la SFAP déclare que « chaque personne majeure peut désigner une personne de confiance susceptible de parler à sa place si elle ne peut plus le faire ». Cette désignation doit se faire par écrit et peut être annulée n’importe quand. Cela peut être un parent, un ami ou le médecin de famille qui devra rencontrer les médecins et être consulté pour toute décision médicale importante. Par contre, « elle donne son avis mais ne pourra pas prendre de décision afin de ne pas lui imposer de choix difficile », explique le médecin.
Le témoignage de la personne de confiance prévaut, sauf si le patient a rédigé des directives anticipées. Elles ont pour but d’exprimer à l’avance ce qu’il souhaiterait en termes de soins et permettront à l’équipe médicale de connaître les souhaits relatifs à sa fin de vie. Il est question d’anticiper et de se projeter dans une situation morbide : dire si l’on souhaite bénéficier d'une alimentation artificielle, d’une transfusion, si l’on veut arrêter ou poursuivre un traitement, être réanimé... Inscrites dans le dossier médical, elles peuvent être écrites n’importe quand (même lorsqu’on est bien portant), modifiables à tout moment et valables durant trois ans.
Bien que contraignantes pour le médecin, celui-ci, après concertation de l’équipe médicale, de la personne de confiance, de la famille et des proches, peut ne pas les appliquer s’il les juge inappropriées. « Notre travail, c’est de rassembler un maximum d’informations pour savoir ce que le patient aurait voulu. Mais plus que des directives anticipées, ce sont surtout des discussions anticipées que l’équipe soignante a avec le patient et son entourage tout au long de son suivi », affirme Claire Fourcade.
Il ne faut pas oublier que la maladie a aussi des conséquences graves sur le quotidien d’une famille. En soins palliatifs, « on ne peut pas accompagner un patient sans accompagner ses proches. Le malade doit être entouré par les gens qu’il aime », poursuit-elle. Or, quand la maladie touche un proche, la famille a souvent besoin d’un soutien et de conseils pour faire face à la maladie et au deuil probable. Les équipes soignantes et de nombreuses associations peuvent répondre à ces besoins et proposent un soutien individuel, familial ou collectif.
Au sein de l’association L’ASP fondatrice, Laurent d’Arjuzon accompagne des personnes admises en soins palliatifs ainsi que leur famille depuis plus de 6 ans. « Au début, c’est toujours un peu bizarre, on rentre dans la chambre des gens qui n’ont souvent rien demandé. Puis avec un grand sourire, on leur explique qu’on est bénévole, qu’on vient 4 heures par semaine pour passer un peu de temps avec eux. Je précise toujours que je peux aussi les laisser tranquilles. C’est important parce qu’on est la dernière manière qu’ils ont de se réapproprier l’espace. Les bénévoles qu’ils ne connaissent pas sont finalement les seuls à qui ils peuvent encore dire non. »
Un accompagnement qui se veut réconfortant : « Il ne faut pas apporter de tensions ou d’émotions négatives dans une chambre, il faut être positif, être à l’écoute. Je peux aussi simplement leur parler, leur réciter des poèmes, leur faire la lecture. » Selon Laurent d’Arjuzon, chaque visite est différente, et chaque bénévole a sa propre façon de procéder. « Personnellement, je déteste sortir des chambres, au début, on tâtonne beaucoup, puis après, on trouve des trucs, on leur dit « je repasse vous voir la semaine prochaine » et si la personne en face vous explique qu’elle ne sera peut-être plus là, et bien vous souriez et vous dites « peut-être, mais en tout cas, moi je repasse ».
Toutefois, le but reste toujours le même : « Que la personne s’exprime. On aide les malades à extérioriser un certain nombre de choses, ils n’ont pas besoin de nous protéger. Avec nous, ils peuvent parler, se confier. »
* Pour trouver les structures de soins palliatifs ou les associations de bénévoles d’accompagnement les plus proches (JALMALV, UNASP, Petits Frères des pauvres, l’ASP fondatrice, etc.) : consulter le Répertoire national des structures de soins palliatifs de la Société française d’accompagnement et de soins palliatifs (SFAP)
Maladies et traitements

Psychologie

Commentaires